زخم پای دیابتی چیست؟ چگونه آن را درمان کنیم؟
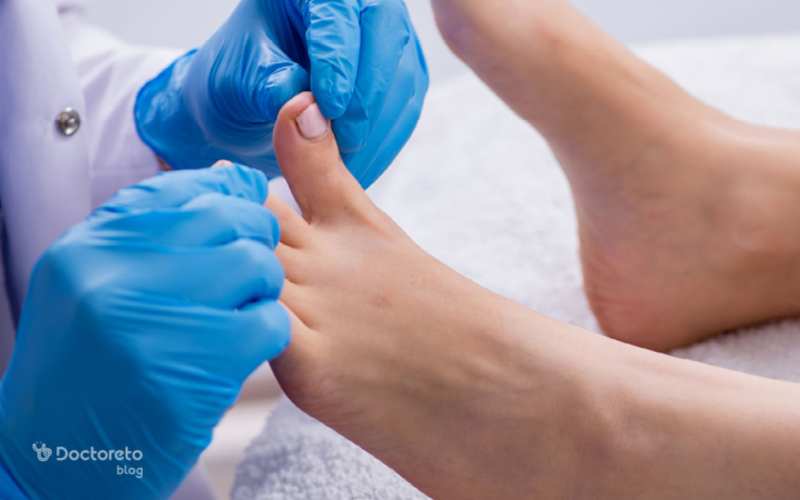
آنچه در این مقاله میخوانید زخم دیابتی نیازمند توجه و مراقبت جدی است، زیرا عدم درمان مناسب میتواند منجر به عفونتهای جدی و حتی قطع عضو شود. در صورت بروز زخم، مهم است که به سرعت اقدام کنید و از روشهای خانگی مانند تمیز کردن زخم و استفاده از پانسمانهای مناسب بهره بگیرید.
فهرست مطالب
یکی از مشکلات رایج و جدی در افراد مبتلا به دیابت، بروز زخم دیابتی و عوارض ناشی از آنها است. این زخمها به دلیل تخریب بافتهای پوستی و نمایان شدن لایههای زیرین تشکیل میشوند. زخم دیابتی به شدت بر کیفیت زندگی بیماران دیابتی اثر گذاشته و نگرانی اصلی متخصصان عفونی، دیابتولوژیستها، جراحان و کارشناسان زخم، یافتن راهکارهایی برای کاهش این مشکلات و جلوگیری از قطع عضو و مرگ بیماران است. زخم پای دیابتی به عنوان یکی از عوامل مهم در افزایش خطر مرگومیر در میان بیماران دیابتی شناخته میشود. اگر بیماری دیابت دارید و نگران ایجاد چنین زخمی هستید، حتما با دکتر غدد و متابولیسم یا دکتر داخلی مشورت کنید. شما میتوانید از طریق سایت دکترتو با بهترین پزشکان در ارتباط باشید. در دکترتو علاوه بر سیستم تعیین وقت حضوری امکان مشاوره آنلاین و تلفنی با پزشکان وجود دارد.
زخم پای دیابتی چیست؟
زخم پا یکی از عوارض شایع دیابت است که بهتدریج و در صورت عدم مدیریت مناسب از طریق روشهایی مانند رژیم غذایی، ورزش و درمان با انسولین ایجاد میشود. این زخمها که به آن زخم دیابتی (Diabetic foot ulcer) میگویند، به دلیل تجزیه بافتهای پوستی و نمایان شدن لایههای زیرین تشکیل میشوند.
این زخمها بیشتر زیر انگشت بزرگ پا و در نواحی توپ پا شایع هستند و میتوانند به عمق پاها تا استخوانها آسیب بزنند. تمامی افراد مبتلا به دیابت ممکن است دچار زخم دیابتی شوند، اما مراقبت مناسب از پاها میتواند به پیشگیری از آنها کمک کند. درمان زخمهای پا در دیابت بسته به علل آنها متفاوت است.
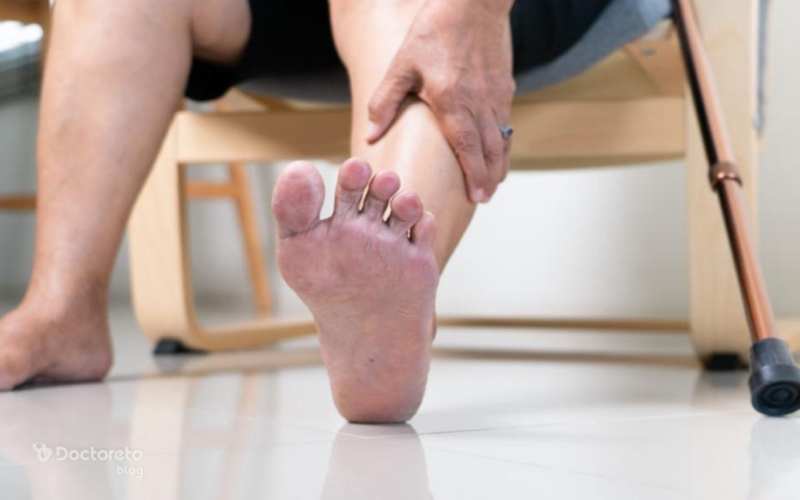 کاهش حس و بیحسی به دلیل آسیب به اعصاب پا از مراحل اولیه زخم دیابتی است.
کاهش حس و بیحسی به دلیل آسیب به اعصاب پا از مراحل اولیه زخم دیابتی است.انواع زخم پای دیابتی
زخم پای دیابتی به چند نوع مختلف تقسیم میشود که هر کدام ویژگیها و علل خاص خود را دارند. مهمترین انواع زخم پای دیابتی عبارتند از:
| انواع زخم دیابتی | توضیحات |
|---|---|
| زخمهای عروقی | به دلیل گردش خون ضعیف در نواحی زیر مچ پا ظاهر میشوند. این زخمها به کندی بهبود مییابند و ممکن است عفونت کنند. |
| زخمهای عصبی | به دلیل آسیب به اعصاب در پاها ایجاد میشوند. افراد مبتلا به دیابت ممکن است دچار بیحسی یا کاهش احساس در پاها شوند، که این امر باعث میشود زخمها به راحتی نادیده گرفته شوند. |
| زخمهای عفونی | زمانی رخ میدهند که زخمها به عفونت مبتلا شوند. عفونت به سرعت گسترش یافته و منجر به عوارض جدیتری میشود. |
| زخمهای ناشی از فشار | به دلیل فشار مداوم روی یک ناحیه خاص از پا ایجاد میشوند، مانند زخمهایی که در نتیجه نشستن یا ایستادن طولانیمدت به وجود میآیند. |
| زخمهای ناشی از عفونتهای قارچی | در برخی موارد، افراد دیابتی ممکن است به عفونتهای قارچی مبتلا شوند که میتواند منجر به زخم پا شود. |
علائم و تشخیص زخم پای دیابتی
زخم پای دیابتی با نشانههای مختلفی شروع میشود. احتمالا اولین علامت بیحسی یا گزگز در ناحیه پا است. سپس علائم دیگر مانند درد و التهاب شروع میشود. علائم زخم پای دیابتی عبارتند از:- قرمزی و التهاب
- درد یا حساسیت
- ترشحات زرد یا سبز از زخم
- تغییر رنگ پوست اطراف زخم
- بوی ناخوشایند
- خونریزی
این زخمها با بررسی ناحیه زخم و اطراف آن، بررسی سابقه دیابت و عوارض آن در بیمار، آزمایشهای تصویربرداری و نمونهبرداری از ترشحات زخم تشخیص داده میشوند.
مراحل اولیه زخم پای دیابتی (شروع زخم پای دیابتی)
علائم مراحل اولیه زخم دیابتی شامل قرمزی، تورم، حساسیت به لمس، و گاهی اوقات بیحسی در ناحیه زخم است. مراحل اولیه زخم پای دیابتی به تدریج و به دلایل مختلفی آغاز میشود:
- کاهش حس و بیحسی به دلیل آسیب به اعصاب پا
- ایجاد سوزش یا خارش
- قرمزی و التهاب در پوست اطراف
- تشکیل زخم در نواحی تحت فشار مانند زیر انگشت بزرگ پا
- ترشحات زرد یا سبز از زخم
- تغییرات رنگ و بافت
انگشتت دچار زخم دیابتی شده و عفونت کرده؟
برای بررسی دقیق نوبت بگیر.

زخم دیابتی انگشت پا
زخم دیابتی انگشت پا یکی از عوارض شایع دیابت است که به دلیل آسیب به اعصاب و کاهش گردش خون ایجاد میشود. این زخمها معمولا در نواحی تحت فشار و تروما مانند زیر انگشت بزرگ پا، به وجود میآیند. بیماران ممکن است متوجه زخم نشوند، زیرا کاهش حس باعث بیتوجهی به علائم اولیه میشود.
زخم ساق پای دیابتی
زخم ساق پای دیابتی یکی از عوارض جدی دیابت است که به دلیل مشکلات گردش خون و آسیب به اعصاب در نواحی زیر زانو، به ویژه در قسمت داخلی و خارجی ساق پا ایجاد میشود. عوامل متعددی میتوانند به بروز زخم ساق پا در بیماران دیابتی منجر شوند
از جمله فشار مداوم، آسیبهای جزئی که به دلیل کاهش حس نادیده گرفته میشوند، و همچنین عفونتهای ناشی از زخمهای قبل. زخمهای ساق پا ممکن است به سرعت عفونی شوند و در صورت عدم درمان مناسب، میتوانند به بافتهای عمقی و استخوانها آسیب بزنند. علائم اولیه شامل قرمزی، التهاب و ترشح از زخم است.
علائم زخم دیابتی در زنان
زخم دیابتی در زنان میتواند با علائم و نشانههای مختلفی بروز کند. نشانههای زخم دیابتی در زنان شامل قرمزی، تورم، بیحسی، درد و گاهی بوی ناخوشایند در ناحیه زخم است. دیگر علائم عبارتند از:
- وجود زخمهای باز یا جراحات در نواحی مختلف پا بهخصوص در انگشتان، پاشنه و ساق پا.
- قرمزی و التهاب در نواحی اطراف زخم
- درد یا حساسیت در ناحیه زخم یا اطراف آن
- ترشحات زرد یا سبز از زخم
- تغییر رنگ پوست در نواحی زخم
- بوی ناخوشایند
- کاهش احساس به دلیل آسیب به اعصاب
علائم زخم دیابتی در مردان
زخم دیابتی در مردان میتواند با علائمی مانند زخمهای باز در پا، قرمزی و التهاب در اطراف زخم، درد یا حساسیت در ناحیه آسیبدیده، ترشحات زرد یا سبز (که نشاندهندهی عفونت است.) و تغییر رنگ پوست بروز کند. همچنین، کاهش حس یا بیحسی در پاها و بوی ناخوشایند از زخم نیز ممکن است مشاهده شود.
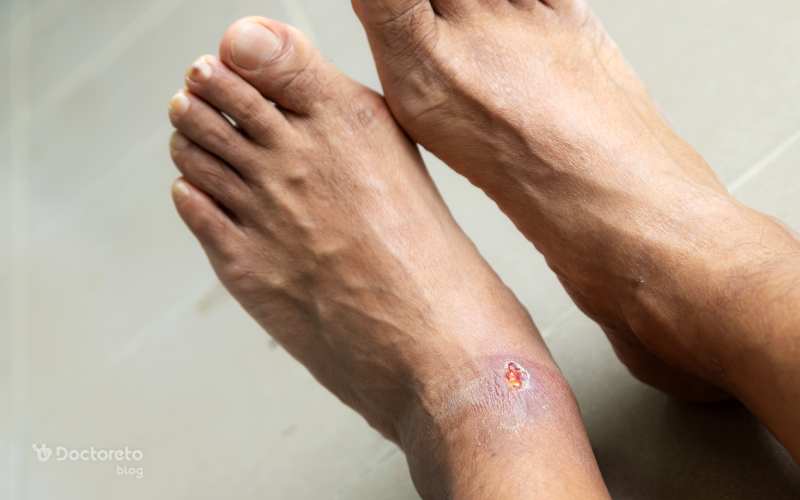 این زخمها با بررسی ناحیه زخم و اطراف آن، بررسی سابقه دیابت و عوارض آن در بیمار، آزمایشهای تصویربرداری و نمونهبرداری از ترشحات زخم تشخیص داده میشوند.
این زخمها با بررسی ناحیه زخم و اطراف آن، بررسی سابقه دیابت و عوارض آن در بیمار، آزمایشهای تصویربرداری و نمونهبرداری از ترشحات زخم تشخیص داده میشوند.علت زخم پای دیابتی
علت زخم پای دیابتی گردش خون ضعیف و آسیب عصبی ناشی از دیابت است که منجر به کاهش حس و تاخیر در بهبود زخمها میشود. زخم پای دیابتی به دلیل ترکیبی از عوامل زیر ممکن است ایجاد شود:
- آسیب به اعصاب
- تنگی عروق و کاهش خونرسانی به پاها
- فشار ناشی از کفشهای نامناسب یا نشستن و ایستادن طولانیمدت
- زخمهای کوچک یا آسیبهای جزئی
- خشکی پوست بیماران دیابتی
متن انگلیسی:
ncbi.nlm.nih
In Western countries, the annual incidence of foot ulceration in the diabetic population is around 2%. DFUs develop as a consequence of a combination of factors, most commonly peripheral neuropathy (loss of the gift of pain), peripheral arterial disease (PAD), and some form of unperceived trauma
ترجمه متن:
در کشورهای غربی، حدود ۲٪ از افراد مبتلا به دیابت هر سال دچار زخم پا میشوند. زخمهای پای دیابتی (DFUs) معمولاً به دلیل ترکیبی از عوامل ایجاد میشوند که شامل آسیب به اعصاب پا (که باعث از دست دادن حس درد میشود)، بیماری شریانهای محیطی (PAD) و نوعی آسیب نادیده گرفته شده یا نامحسوس است.
عوارض زخم پای دیابتی
زخم پای دیابتی یکی از عوارض شایع دیابت است که میتواند به مشکلات جدیتری منجر شود. عوارض زخم دیابتی شامل عفونت، گسترش زخم به بافتهای عمیقتر، قانقاریا و در موارد شدید نیاز به قطع عضو است.
- عفونتهای پوستی: زخمهای دیابتی در پاها به عفونتهای پوستی حساس هستند، که میتواند منجر به ورم در اطراف محل زخم، ترشحات بدبو، تب و لرز شود.
- تشکیل آبسه: این زخمها ممکن است منجر به تشکیل آبسه شوند.
- سپسیس: در صورت عدم درمان، عفونت میتواند به سپسیس (عفونت عمومی بدن) منجر شود.
- تغییر شکل پاها: زخمهای مزمن میتوانند باعث تغییر شکل پاها شوند.
- گانگرن: در موارد شدید، ممکن است بافتها دچار گانگرن شوند. در این وضعیت بافت دچار عفونت باکتریایی شده و از بین میرود.
- قطع عضو: در نهایت، در برخی موارد ممکن است نیاز به قطع پا باشد.
درمان زخم دیابتی
امکان درمان زخم دیابتی وجود دارد، اما نیاز به مراقبت دقیق و درمانهای مناسب دارد. این درمانها شامل کنترل قند خون، استفاده از داروهای ضدعفونی، بانداژ زخم و در مواردی جراحی است. برخی اقدامات مهم برای درمان عبارتند از:
- مراقبت از زخم، تمیز کردن زخم جهت جلوگیری از عفونت، استفاده از پوششهای مناسب جهت حفظ رطوبت و محافظت از زخم
- کنترل قند خون با تغییر در رژیم غذایی، داروها و ورزش
- درمان عفونت با آنتیبیوتیک در صورت وجود عفونت
- جراحی در موارد شدید برای حذف بافت مرده یا آسیبدیده
- فیزیوتراپی برای بهبود عملکرد پا و بازگشت به فعالیتهای روزمره
- پیشگیری از زخمهای جدید با بررسی روزانه پاها برای شناسایی زخمهای جدید و جلوگیری از آسیب بیشتر
- استفاده از کفشهای مناسب، طبی و راحت برای جلوگیری از فشار و آسیب به پا
۱. جراحی زخم پای دیابتی
جراحی زخم دیابتی زمانی ضرورت پیدا میکند که زخم به بافتهای عمیقتر نفوذ کرده و به درمانهای دارویی و مراقبتی پاسخ نمیدهد. در مواردی که عفونت گسترش یافته یا قانقاریا ایجاد شده باشد، جراحی برای برداشتن بافتهای مرده یا آلوده ضروری است تا از گسترش عفونت جلوگیری شود. این عمل میتواند شامل دبریدمان (برداشتن بافتهای آسیبدیده)، پیوند پوست، و حتی قطع عضو در موارد شدیدتر باشد. هدف از جراحی زخم دیابتی، حفظ حیات و جلوگیری از بروز عوارض خطرناکتر و حفظ کیفیت زندگی بیمار است.

زخم پات عفونت کرده و نگران قطع عضو هستی؟ تا دیر نشده مشاوره بگیر.
۲. بهترین پماد برای درمان زخم پای دیابتی
بهترین پماد برای درمان زخم پای دیابتی بستگی به نوع و شدت زخم دارد. برخی از پمادهای متداول شامل موارد زیر هستند:
- پماد آنتیبیوتیک مانند نئوسپورین برای جلوگیری از عفونت
- پماد هیدروژل برای حفظ رطوبت زخم و تسریع در بهبود
- پماد حاوی زینک برای بهبود ترمیم بافت و کاهش التهاب
- پماد حاوی کلاژن برای تسریع بهبود زخمهای مزمن
پماد تتراسایکلین برای زخم دیابتی
پماد تتراسایکلین برای درمان عفونتهای باکتریایی پوست و زخمها استفاده میشود که با از بین بردن باکتریها از عفونت جلوگیری کرده و باعث بهبود زخم میشود و التهاب و قرمزی را کاهش میدهد.
۳. لارو درمانی زخم پای دیابتی
لارو درمانی یا درمان با لارو، یک روش نوآورانه برای درمان زخمهای مزمن از جمله زخم پای دیابتی است. در این روش، لاروهای خاصی که از مگسهای بدون بال به دست میآیند، روی زخمها گذاشته میشوند. لاروها با تغذیه از بافت مرده و آسیبدیده، زخم را تمیز کرده و به بهبود آن کمک میکنند. این فرآیند نه تنها بافت مرده را از بین میبرد، بلکه تولید آنزیمها و ترکیبات شیمیایی توسط لاروها میتواند به تحریک رشد بافتهای جدید کمک کند.
علاوه بر این، لاروها قادر به کاهش عفونت هستند، زیرا باکتریها و میکروبهای مضر را از زخم حذف میکنند. این درمان به ویژه در زخمهای مزمن که به سختی بهبود مییابند، میتواند بسیار موثر باشد.
۴. تراشیدن زخم پای دیابتی
تراشیدن زخم پای دیابتی، روش درمانی جهت بهبود و تسریع فرآیند ترمیم زخم است که بافت مرده یا آسیبدیده از زخم را از بین برده تا شرایط بهتری برای بهبود بافت سالم فراهم شود. تراشیدن زخم باید توسط پزشک یا پرستار مجرب با استفاده از ابزارهای خاص یا با روشهای شیمیایی انجام شود. این فرآیند به بهبود جریان خون به ناحیه زخم کمک میکند و میتواند عفونت را کاهش دهد. با این حال، تراشیدن زخم باید با احتیاط انجام شود تا از آسیب به بافتهای سالم و ایجاد درد جلوگیری شود.
۵. پانسمان نقره برای زخم پای دیابتی
پانسمان نقره یکی از روشهای موثر در درمان زخمهای پای دیابتی است. نقره به دلیل خواص ضدمیکروبی و ضدعفونت به بهبود زخمها کمک میکند. این پانسمان به ویژه برای زخمهای عفونی یا در خطر عفونت مناسب است.
پانسمان نقره باعث حفظ رطوبت زخم شده و از خشک شدن آن جلوگیری میکند. بهاین ترتیب روند ترمیم بافتهای آسیبدیده را سرعت میبخشد. همچنین، نقره التهاب و درد در ناحیه زخم را کاهش داده و خطر عفونتهای ثانویه را کاهش میدهد.
۶. درمان زخم دیابتی با طب سنتی
درمان زخم دیابتی با طب سنتی شامل روشها و درمانهای طبیعی است که به بهبود زخم و تسریع روند بهبودی کمک میکنند. برخی روشهای درمان زخم دیابتی با طب سنتی عبارتند از:
- استفاده موضعی از عسل
- زردچوبه
- ژل آلوئهورا
- روغن زیتون
- چای سبز
۷. درمان زخم پای دیابتی با عسل (عسل بهترین پماد زخم دیابتی)
عسل به خاطر خواص ضدباکتریایی و ضدالتهابی میتواند به عنوان پماد طبیعی برای زخمها عمل کند و با حفظ رطوبت زخم باعث تسریع روند بهبودی بافت و کاهش التهاب شود. میتوانید عسل طبیعی را بهطور مستقیم روی زخم بمالید و سپس آن را با یک پانسمان مناسب بپوشانید.
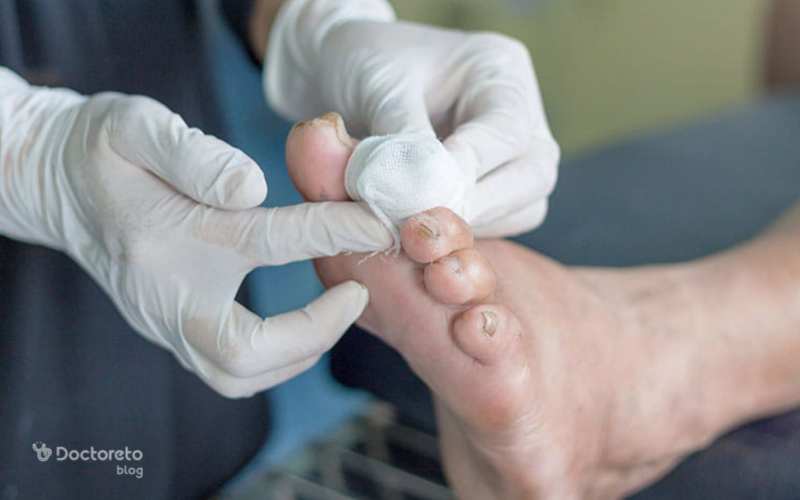 مراقبت از زخم، تمیز کردن زخم جهت جلوگیری از عفونت، استفاده از پوششهای مناسب جهت حفظ رطوبت و محافظت از زخم از مراحل درمان است.
مراقبت از زخم، تمیز کردن زخم جهت جلوگیری از عفونت، استفاده از پوششهای مناسب جهت حفظ رطوبت و محافظت از زخم از مراحل درمان است. ۸. درمان زخم دیابتی در منزل
برای مراقبت از زخم دیابتی در خانه باید مدام زخم را تمیز کنید تا از عفونت جلوگیری شود. عفونت این نوع زخم بسیار خطرناک بوده و میتواند مشکلات جدی ایجاد کند. روشهای درمان زخم دیابتی در منزل عبارتند از:
- تمیز نگهداشتن زخم با شستشوی منظم با آب و شوینده ملایم
- تعویض مرتب پانسمان
- استفاده از عسل
- کنترل مستمر قند خون
- استراحت کافی و جلوگیری از فشار روی ناحیه زخم
- استفاده از گیاهان دارویی
- مراقبت روزانه
۹. درمان زخم دیابتی انگشت پا
درمان زخم دیابتی انگشت پا شامل تمیز کردن زخم، کنترل قند خون، استفاده از آنتیبیوتیک در صورت عفونت، و پوشش مناسب زخم میشود. در موارد شدید، ممکن است نیاز به جراحی برای حذف بافت مرده باشد. همچنین، مراقبت روزانه از پاها و استفاده از کفشهای مناسب برای جلوگیری از آسیبهای جدید ضروری است.
مدت زمان درمان زخم پای دیابتی
نمیتوان برای درمان زخم پای دیابتی زمانی تعیین کرد. دوره درمان به فاکتورهای مختلفی بستگی دارد و نوع درمان هم بسیار مهم است. مدت زمان درمان زخم پای دیابتی به عوامل مختلفی بستگی دارد، از جمله:
- شدت و عمق زخم
- کنترل قند خون
- روشهای درمانی
- سلامت عمومی بیمار
متن انگلیسی:
ncbi.nlm.nih
Ulcer healing takes weeks or months, and one-third of ulcers never heal with amputation as the consequence [2]. Factors affecting healing time include duration of ulcer, but limited research on the influence of duration of ulcer before treatment starts in specialist health care is available
ترجمه متن:
بهبود زخم دیابتی چندین هفته یا ماه طول میکشد و یکسوم از زخمها هرگز بهبود نمییابند که در نهایت به قطع عضو منجر میشود. عواملی که بر زمان بهبود زخم تأثیر میگذارند شامل مدت زمان وجود زخم است، اما تحقیقات محدودی درباره تأثیر مدت زمان زخم قبل از شروع درمان تخصصی در مراکز درمانی موجود است.
پیشگیری از زخم دیابتی
افراد دیابتی باید برای پیشگیری از ایجاد زخم اقدامات لازم را انجام دهند. حتما قند خون خود را هر روز کنترل کنید و چکاپهای منظم را جدی بگیرید. برای پیشگیری از زخم دیابتی، رعایت نکات زیر ضروری است:
- کنترل قند خون
- مراقبت روزانه از پاها
- استفاده از کفشهای مناسب و راحت
- حفظ بهداشت پاها
- تغذیه سالم
- مراجعه منظم به پزشک
نتیجه گیری و راهنمای مراجعه به دکتر
زخم پای دیابتی نیازمند توجه و مراقبت جدی است، زیرا عدم درمان مناسب میتواند منجر به عفونتهای جدی و حتی قطع عضو شود. در صورت بروز زخم، مهم است که به سرعت اقدام کنید و از روشهای خانگی مانند تمیز کردن زخم و استفاده از پانسمانهای مناسب بهره بگیرید.
با این حال، اگر زخم بهبود نیافت، عفونت مشاهده شد یا نشانههایی از التهاب و درد شدید وجود داشت، مراجعه به پزشک ضروری است. پزشک میتواند با ارزیابی دقیق و تجویز درمانهای مناسب، به بهبود زخم و جلوگیری از عوارض جدی کمک کند. مراقبت منظم و پیگیریهای پزشکی نیز برای حفظ سلامت کلی پاها و پیشگیری از زخمهای جدید بسیار مهم است.
حتما برای جلوگیری از زخم دیابتی به دکتر غدد یا دکتر متخصص داخلی مراجعه کنید. شما میتوانید از طریق سایت دکترتو با بهترین پزشکان در ارتباط باشید. در دکترتو علاوه بر سیستم تعیین وقت حضوری امکان ویزیت آنلاین دکتر غدد و همچنین دکتر آنلاین داخلی وجود دارد.
دکترتو مراقب سلامتی شماست!


 گیاهی که اسمش را زیاد شنیدهاید، اما خواصش را کم!
گیاهی که اسمش را زیاد شنیدهاید، اما خواصش را کم!  داروی ناپروکسن چیست؟ کاربرد و عوارض مصرف ناپروکسن
داروی ناپروکسن چیست؟ کاربرد و عوارض مصرف ناپروکسن  (تصاویر) مخوفترین مرکز بازداشت و شکنجه در دمشق
(تصاویر) مخوفترین مرکز بازداشت و شکنجه در دمشق  بهبود زخم بخیه با راهکارهای خانگی و طبیعی
بهبود زخم بخیه با راهکارهای خانگی و طبیعی  کپشن غمگین | 100 کپشن غمگین خاص کوتاه و بلند برای استوری و پست
کپشن غمگین | 100 کپشن غمگین خاص کوتاه و بلند برای استوری و پست  قتل خونین همسر با دستور زن خیانتکار+گفتگو با متهم
قتل خونین همسر با دستور زن خیانتکار+گفتگو با متهم  سپند امیرسلیمانی پس از عمل جراحی + عکس
سپند امیرسلیمانی پس از عمل جراحی + عکس  قرص نیزوپرد و آنچه باید درباره مصرف این دارو بدانید
قرص نیزوپرد و آنچه باید درباره مصرف این دارو بدانید  دانلود آهنگ علی زند وکیلی غمگین ترین آهنگ
دانلود آهنگ علی زند وکیلی غمگین ترین آهنگ  آداب و رسوم شب یلدا در استان مازندران
آداب و رسوم شب یلدا در استان مازندران  ستارگان مجازی (سه شنبه 1 خرداد 97)
ستارگان مجازی (سه شنبه 1 خرداد 97)  سرطان استخوان چیست؟ +علائم، علت و روش های درمان
سرطان استخوان چیست؟ +علائم، علت و روش های درمان  همه چیز درباره چاقی در کودکان که نمیدانید
همه چیز درباره چاقی در کودکان که نمیدانید  مرد جوان پسر مورد علاقه مادرزنش را به قتل رساند!
مرد جوان پسر مورد علاقه مادرزنش را به قتل رساند!  همه چیز درباره پماد آلفا و کاربردهای آن
همه چیز درباره پماد آلفا و کاربردهای آن  کپشن در مورد چتر ؛ جملات کوتاه عاشقانه و غمگین برای چتر
کپشن در مورد چتر ؛ جملات کوتاه عاشقانه و غمگین برای چتر 